 发病机制
发病机制
发病机制:脉络丛乳头状瘤多沿脑室内生长,一般体积不大,形如菜花,结节样生长,暗红色,表面呈不规则的乳头样突起,与肿瘤周围脑组织边界清楚。肿瘤表面呈细小的乳突状或颗粒状,亦有人称为桑椹状。切面粗糙且组织易于脱落,质地较脆,很少发生囊变和出血坏死。亦可见到细小的钙化颗粒。
光镜下肿瘤细胞分化良好,形态如正常脉络丛组织,表现为在基底层间质上整齐排列的单层矩状或柱状上皮细胞,常常以假复层的排列方式排列在疏松结缔组织的轴心周围,形成细小的乳突状结构,乳突中心有丰富的血管,乳突的轴心往往可见到有球形的钙质沉着,称为钙化小体。很少见到肿瘤细胞的核分裂象。间质由小血管和结缔组织构成,此为与乳头状室管膜瘤相鉴别的要点。部分肿瘤有纤毛与生毛体。免疫组化染色发现脉络丛乳头状瘤中G
FAP、S100、细胞角质素及transthyretin呈阳性反应。其中transthyretin被认为与脉络丛乳头状瘤具有相对特异性。在少数尸检病例中,可发现有脉络丛乳头状瘤在软脑脊膜上种植,但此类病例往往无播散症状。
脉络丛肥大由Davis于1924年提出,主要表现为双侧侧脑室内脉络丛增大,伴有先天性脑积水。与双侧侧脑室脉络丛乳头状瘤不同,虽然脉络丛组织过度分泌脑脊液,但组织学未见肿瘤改变。
电镜观察下可见肿瘤细胞呈单层柱状,排列成乳突状,有明显的顶端至基底的方向性,瘤细胞表面富有生长旺盛的微绒毛,顶端联结以连接复合体――闭锁小带和桥粒,侧面细胞膜呈交指状态,基底面平滑,附着于基膜上。纤毛混杂于微绒毛之间,胞质内可见成簇的基体,偶见横纹的小根,胞质电子密度不一,从而可呈现明暗细胞相问,可见大量线粒体和丰富的糖原,糖原和纤毛在婴儿脉络丛乳突状瘤尤为突出,成年和老年则无此特征。一般没有胞质丝,偶尔胞质丝突出,向室管膜细胞分化。胶质丝随正常脉络丛的老化而表现突出,此亦为老年脉络丛乳突状瘤的特征。胞核呈圆形或多边形,位于细胞中心。乳突中心的血管内皮细胞为开窗性,具有滤过功能,此为肿瘤过量产生脑脊液的超微结构证据。
恶性脉络丛乳突状瘤占总数的10%~20%,呈浸润性生长,有局限性坏死,组织学上可以见到肿瘤细胞的异形性,瘤细胞出现大量的核分裂象。尽管肿瘤呈现恶性的组织学表现,但大多数仍保持其乳突状结构特点。电镜观察除保留良性脉络丛乳突状瘤的某些特征外,尚可出现一系列间变性改变,瘤细胞呈片状排列,失去乳突状和方向性排列,细胞间连接发育不良,细胞器少但多聚核糖体大量出现,微绒毛发育不良,纤毛极为罕见,核浆比例增大,核染色质呈细颗粒状均匀分布,核分裂象常见。脉络丛乳突状瘤约有10%发生恶性变,可称之为脉络丛乳突状癌。
 预防
预防
预防:参照一般肿瘤的预防方法,了解肿瘤的危险因素,制定相应的防治策略可降低肿瘤的危险。
1.避免有害物质侵袭(促癌因素) 就是能够帮助我们避免或尽可能少接触有害物质。
2.提高机体抵御肿瘤的免疫力 能够帮助提高和加强机体免疫系统与肿瘤斗争。



 流行病学
流行病学
 发病机制
发病机制
 临床表现
临床表现
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
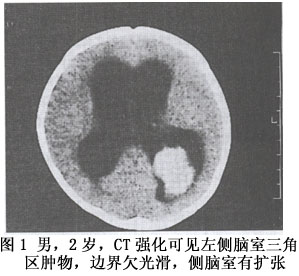
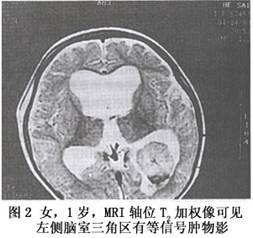
 诊断
诊断
 治疗
治疗
 预后
预后
 预防
预防